Depuis plus de 40 ans, la proportion d’adultes obèses ne cesse de croître dans tous les pays développés. Et la France ne fait pas exception. L’obésité touche 17 % des Français. Si on ajoute les personnes en surpoids, c’est la moitié de la population hexagonale qui est concernée. La précarité catalysant le phénomène, les milieux les plus défavorisés sont les plus touchés et les enfants ne sont pas épargnés.



Abonnement Élucid
Pendant l'été, Élucid vous propose de (re)découvrir certaines de nos analyses graphiques fondamentales sur différents sujets essentiels et toujours d'actualité (date de publication originale : 2 novembre 2022).
Pointée comme l’un des plus importants facteurs de risque de contracter une forme grave, voire létale du Covid-19, l’obésité a partagé, avec le virus, le devant de la scène sanitaire pendant la pandémie. Mais son effet sur le coronavirus n’est que l’arbre qui cache la forêt de risques qu’elle fait peser sur ceux qui en sont atteints : réduction de l’espérance de vie, diabète, cancers, maladies cardiovasculaires… la liste est longue.
Malgré des chiffres alarmants, la France fait presque figure de bonne élève par rapport à d’autres pays européens… le champion toutes catégories restant les États-Unis où ce fléau bat de tristes records.
Une étude indiquait dès 2017 que les décès imputables à une mauvaise alimentation dépassaient ceux dus au tabagisme aux États-Unis. Et le Journal of the American Medical Association (JAMA) apportait une précision dans un article paru la même année : environ la moitié des morts liées aux maladies cardiaques (près de 900 par jour) seraient dues à une mauvaise alimentation.
Alimentation trop riche, manque d’activité physique, sédentarité accrue, antécédents génétiques et psychologiques sont des facteurs déterminants dans le développement de la maladie. L’environnement socio-économique (niveau d’éducation et de revenus, type de profession, etc.) fait aussi partie du spectre des causes : il est corrélé au risque de devenir obèse, les milieux les plus précaires étant les plus exposés.
Même si la France n’est pas encore au niveau des États-Unis, une dynamique similaire est en place. L’urgence est là et le bout du tunnel semble bien loin avec des politiques françaises de lutte contre l’obésité qui peinent à enrayer le phénomène.
Une maladie chronique qui gagne toujours plus de terrain
C’est un raz-de-marée : hommes, femmes et enfants… surpoids et obésité avancent partout au sein des sociétés et font partie des principales causes de mortalité dans le monde. Avec des chiffres alarmants : en 2016, selon l’Organisation mondiale de la santé (OMS), 37 % d’obèses aux États-Unis et entre 25 et 30 % dans la plupart des pays européens étaient répertoriés. La France fait presque figure de bonne élève avec une proportion d’adultes obèses de 23 %.


Déjà dans les années 1990, l'OMS qualifiait d'épidémie cette tendance à l'augmentation du taux d'obésité et de surpoids. Ils résultent d'un excès de masse grasse qui vient modifier le tissu adipeux. Les apports énergétiques sont supérieurs aux dépenses énergétiques, plus de calories sont ingérées que dépensées. Ils sont diagnostiqués à l'aide d'un indicateur appelé IMC (Indice de Masse Corporelle).
En France, en comptant les individus en surpoids, presque 50 % de la population hexagonale est touchée par le phénomène d’après l’Insee.


L'obésité est considérée comme une maladie chronique de la nutrition, c'est-à-dire de longue durée et évolutive. Elle n'a pas tendance à guérir spontanément et affecte le bien-être physique, psychologique et social des individus (incapacités, complications graves, etc.). Il est donc primordial d’agir en amont pour éviter son apparition et le développement de maladies graves.
Depuis les années 2000, de nombreuses études alertent sur le lien entre surpoids/obésité et risque de développer un cancer. Un rapport du Centre International de Recherche sur le Cancer de 2016 évaluait qu’en France, sur 346 000 nouveaux cas de cancer chez les individus de 30 ans et plus, 5,4 % des nouveaux cas leur étaient imputables (6,8 % chez les femmes, 4,2 % chez les hommes).
La surcharge pondérale montait ainsi sur la 3ᵉ marche du podium des facteurs de risques évitables de cancer, derrière tabac et alcool.
Le diabète de type 2 et les maladies cardiaques font aussi partie des complications sanitaires imputables au surpoids et à l’obésité. Avec le cancer, ils sont responsables d’au minimum 2,8 millions de décès annuels dans le monde, c’est la 5ᵉ cause de mortalité.
Hypertension artérielle, athérosclérose (maladie des artères), maladies du foie et rénale chroniques, apnée du sommeil, hypoventilation, troubles hormonaux, reflux gastro-œsophagien, problèmes dermatologiques… Sans oublier les troubles psychologiques potentiels liés à l’image renvoyée au sein d’une société encore orientée sur le culte de la minceur.
La liste des effets délétères se déroule encore et encore…
En cause dans le processus de prise de poids, la consommation de fast-food, de nourriture transformée riche en matière grasse et sucre, les boissons sucrées, la sédentarité et le manque d’activité, comme le confirme une étude de 2018 du Centre International de Recherche sur le Cancer et de l’American Institute for Cancer Research.
Ces différents facteurs interagissent dès le plus jeune âge et sont amplifiés par l’environnement, la précarité en démultipliant les effets.
L’obésité, le corollaire des sociétés de consommation
L'OMS estime un besoin moyen de 2 500 kilocalories (kcal) par jour pour un homme et 2 000 kcal/jour pour une femme. Or l’offre alimentaire (qui correspond à la consommation alimentaire majorée des pertes alimentaires) dans les pays riches est de plus de 50 % supérieure depuis des dizaines d’années, notamment en France et aux États-Unis.


On observe, en parallèle, que cette offre, qui augmentait depuis les années 60, régresse légèrement en France depuis les années 2000 sans freiner la progression de l’obésité (le surpoids ayant légèrement diminué depuis 10 ans). Même constat aux USA, où l’offre alimentaire a aussi baissé entre 2005 et 2012 sans inverser la tendance à l’augmentation de l’obésité.
La disponibilité alimentaire n’est pas le seul paramètre entrant en ligne de compte dans la problématique. Devant la progression du nombre de personnes en surcharge pondérale, il est admis que les facteurs génétiques, même s'ils n’expliquent pas seuls le phénomène, peuvent jouer un rôle.
Obésité : une corrélation avec le milieu socio-économique
La tendance à la surcharge pondérale est à la hausse dans l’ensemble des milieux socio-professionnels depuis 25 ans. Cependant, son taux est aujourd’hui 2 fois plus élevé chez les ouvriers et employés que chez les cadres.


En plus du temps passé par les adultes devant les écrans qui a augmenté de 3h10 par jour en 2006 à 5h07 par jour en 2015 et du marketing alimentaire, la précarité est aujourd’hui une cause reconnue d’exposition aux risques de prise de poids : elle a beau être mentionnée dans la communication officielle du gouvernement sur les plans de lutte contre l’obésité, les paroles restent toujours plus nombreuses que les actes.
Deux enquêtes de l’Agence nationale de sécurité sanitaire mettent en lumière des écarts de comportements alimentaires en fonction des milieux socio-professionnelles. Notamment, les catégories supérieures (pour des raisons de moyens financiers et de sensibilisation) rapportent des pratiques plus proches des recommandations du Programme national nutrition santé.
Et si l’activité physique a globalement baissé ces dernières années, elle varie aussi en fonction du niveau d’étude : près de trois quarts des individus diplômés de l’enseignement supérieur déclarent une activité physique modérée (équivalent à 30 minutes de marche rapide quotidienne au minimum 5 fois par semaine) contre moins d’un tiers chez les non-diplômés.
Il faut également mentionner la sérieuse difficulté que peut représenter l’activité physique pour une personne atteinte d’obésité. En effet, une fois le stade de l’obésité franchi, les personnes se retrouvent rapidement dans un cercle vicieux où les actes du quotidien (monter plusieurs étages à pied, etc.) deviennent des efforts parfois insurmontables.
Ces enquêtes confirment les études sociologiques montrant que les groupes sociaux n’ont pas des pratiques de consommation identiques devant une même offre alimentaire.
Les ménages français les plus modestes se considèrent financièrement mis à l’écart face aux messages de santé du type « Mangez 5 fruits et légumes par jour, ne mangez ni trop gras ni trop sucré ». Ils valorisent moins les légumes en raison du coût et de l’image d’aliment peu nourrissant qu’ils ont.
De plus, la perception d’une corpulence dite « normale » est souvent subjective, et le souci de la minceur (avec tous les excès que cela peut comporter) est plus présent dans les catégories aisées.
Agir sur la disponibilité alimentaire et le marketing ne suffisent pas sans modifications des représentations de l’alimentation, des pratiques, des contraintes et des normes socio-culturelles dans les catégories les plus modestes.
Les enfants aussi victimes de l’épidémie d’obésité
Comme les adultes, les enfants sont eux aussi touchés. Parmi les pays développés, la France affiche des taux alarmants de, respectivement, 9 % et 6 % d’obèses chez les garçons et les filles entre 7 et 9 ans. Et la situation est encore pire en Espagne, Angleterre ou États-Unis où presque un quart de la population des enfants de 7 à 9 ans est obèse.


Là encore, le lien entre le niveau de revenu du foyer et le taux d’obésité est frappant, les plus modestes étant les plus touchés. Les causes sont proches de celles des adultes, en rajoutant que le temps toujours plus important passé devant les écrans augmente leur exposition au marketing alimentaire.


L’obésité dans l’enfance peut se révéler une source d’exclusion sociale conduisant à de l’anxiété et différentes difficultés psychologiques et d’apprentissage. C’est aussi un facteur de risque sur l’état de santé à l’âge adulte.
« [Il faut] élaborer un réel plan Marshall… faire de la lutte contre l’obésité infantile une grande cause nationale, en mettant le curseur sur la prévention et la protection précoce à travers une politique globale », préconisaient le chirurgien Patrick Pessaux et la présidente du Collectif national des associations d’obèses, Anne-Sophie Joly, dans une tribune publiée en mars dernier.
Car il est urgent d’agir… et dès le plus jeune âge.
Annexes
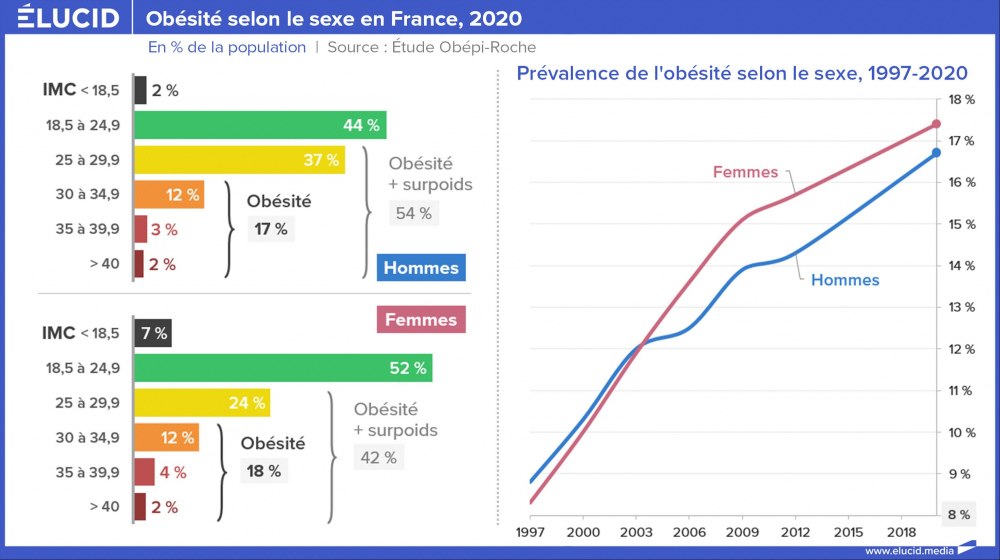

Photo d'ouverture : MattLphotography - @Shutterstock
Cet article est gratuit grâce aux contributions des abonnés !
Pour nous soutenir et avoir accès à tous les contenus, c'est par ici :
S’abonner
Accès illimité au site à partir de 1€
Déjà abonné ? Connectez-vous








9 commentaires
Devenez abonné !
Vous souhaitez pouvoir commenter nos articles et échanger avec notre communauté de lecteurs ? Abonnez-vous pour accéder à cette fonctionnalité.
S'abonner